Ревматоидный артрит: что это такое, симптомы, причины и лечение. Ревматологические заболевания
Ревматоидный артрит - что это такое? Этот недуг является аутоиммунным заболеванием, характеризующимся воспалительными процессами в полости сустава. В ходе развития болезни воспаление может охватывать и другие его части: хрящ, сумки, сухожилия, капсулу сустава, эпифизы костей.
Согласно медицинской статистике, ревматоидным артритом страдают примерно 1-2% населения планеты. Пациенты с таким диагнозом относятся к различным возрастным группам, однако наибольший риск развития заболевания появляется после 30 лет. При этом доктора утверждают, что женщины подвержены этому недугу примерно в 5 раз чаще, нежели сильная половина человечества.
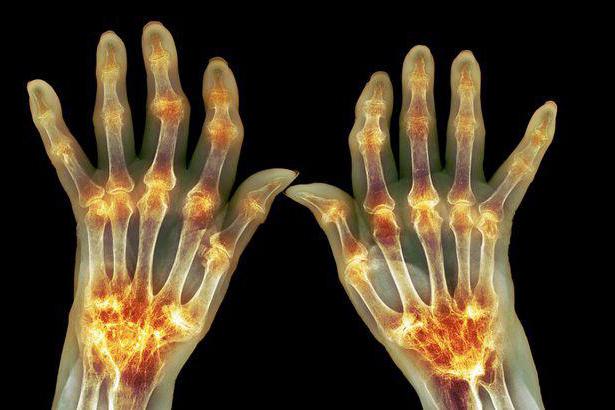
Существует несколько причин ревматоидного артрита, однако течение болезни во всех случаях схожее. В суставах происходит нарушение обмена веществ и истончение внутрисуставного хряща. Это вызывает воспаление, отечность и нарушение плавности движений. Отсутствие лечения приводит к деформациям суставов.
Виды ревматоидного артрита
В зависимости от течения системного заболевания соединительной ткани в медицине принято подразделять ревматоидный артрит на несколько типов.
По обширности распространения существует:
- моноартрит (в этом случае поражен лишь один сустав);
- полиартрит (воспалительный процесс развивается сразу на нескольких суставах).
По длительности различают:
- острый артрит — симптомы развиваются стремительно, буквально за несколько недель или дней;
- хронический артрит — болезнь воздействует на человека долгие годы.
Существует и еще одна характеристика — распространение воспалительного процесса на окружающие ткани и органы. Согласно этой особенност, ревматоидный артрит может быть нескольких форм:
- суставной — это заболевание поражает исключительно ткани сустава (считается наиболее распространенным типом болезни);
- суставно-висцеральный — поражает суставы и органы грудной и брюшной полости (висцеральные органы);
- комбинированный — эта форма артрита развивается вместе с другими заболеваниями, например, ревматизмом и остеопорозом;
- синдром Фелти — особая форма болезни, при которой к основным симптомам добавляется воспаление лимфоузлов, лихорадка, пигментация кожи;
- синдром Каплана — еще одна редкая форма, характеризующаяся поражением легких (пневмокальцинозом).
Причины ревматоидного артрита
Патологические изменения в суставе происходят под воздействием воспалительного процесса. Он возникает вследствие аутоиммунного изменения в организме человека. При этом клетки иммунной системы, которые должны защищать человека от вирусов и бактерий, начинают бороться с клетками суставного хряща.
До сих пор врачам не удалось точно определить причины такого поведения иммунной системы, однако есть предположение, что у многих людей существует генетическая предрасположенность к ревматоидному артриту. Что это такое? Генетическая предрасположенность говорит о том, что риск заболеть той или иной болезнью заложен на генном уровне (ДНК).
При этом выявлены факторы, повышающие риск заболевания:
- присутствие в организме бактерий, вирусов, микоплазм;
- постоянные стрессовые ситуации;
- травмы суставов;
- негативное влияние токсинов или аллергенов;
- сильное переохлаждение;
- уровень женских гормонов в организме (у женщин симптомы артрита снижаются при беременности и в случае применения оральных контрацептивов).
Симптомы (клиника) ревматоидного артрита
Чаще всего ревматоидный артрит сначала поражает небольшие суставы (например, фаланги пальцев). При этом далеко не каждый человек обращается к врачу-ревматологу на этой стадии болезни. Однако отсутствие лечения приводит к необратимым изменениям в суставных тканях, справиться с которыми лекарственные препараты уже не могут.
Существует целый ряд характерных признаков, сигнализирующих о необходимости похода к врачу.
- Скованность сустава по утрам. Это самый первый симптом, на который следует обратить внимание. Сустав кажется “затекшим”, обездвиженным. Человеку нужно потратить около 30 минут на его “разогрев” для возвращения его работоспособности. Со временем скованность будет ощущаться дольше.

- Тест “сжатие” при ревматоидном артрите. Что это такое? Смысл заключается в следующем: врач сжимает сустав (например, кисть пациента). Возникающая при этом боль говорит о наличии воспаления в тканях — тест считается положительным.
- Чувство распухания тканей в области сустава.
- Местное повышение температуры тканей (наблюдается из-за воспалительного процесса).
Внешнее изменение суставов
Существуют и визуальные признаки этого ревматологического заболевания, однако они становятся заметными лишь с течением болезни.
Кисть “шея лебедя”. Если поражены суставы кисти, то становится заметным утолщение в области суставов и деформация, отчего рука становится по форме похожей на шею лебедя.
- Стопа. При ревматоидном артрите стопы пальцы ног отклоняются в сторону и “застывают” в таком согнутом положении.
- Колено. Воспаление коленного сустава приводит к “застыванию” ноги в согнутом положении.
- Гортань. Воспаленные ткани гортани провоцируют изменение голоса, нарушение глотательной функции.
Способы диагностики
Опытный врач-ревматолог сможет без труда определить у пациента наличие ревматоидного артрита — диагноз ставится на основе комплексной проверки. Обследование начинают с жалоб пациента, визуального осмотра. Для более точной постановки диагноза используют ряд исследований:
- рентгенограмма обзорная — для этого вида артрита такой способ диагностики считается довольно результативным;
- УЗИ органов малого таза, брюшной и грудной области;
- лабораторные исследования (среди них общий анализ крови, анализы крови на присутствие С-реактивного белка, ревматоидного фактора);
- МРТ (такой вид диагностики, как магнитно-резонансная томография, требуется нечасто).
Общие принципы лечения ревматоидного артрита
Первое и наиболее важное правило — скорейшее обращение в клинику с ревматоидным артритом. Важно понимать, что эти проявления — тяжелое заболевание, которое может привести к полному обездвиживанию сустава. Никакого самостоятельного лечения быть не может.
Еще одно требование при системных заболеваниях соединительной ткани — комплексный подход в лечении. Врач обычно назначает целый ряд терапевтических процедур, целью которых является:
- сокращение симптоматики (болей, чувства распирания, деформации суставов);
- наступление ремиссии (блокировка дальнейшего развития болезни);
- улучшение качества жизни пациента.
В ходе лечения клиническая ревматология использует разные средства и подходы:
- медицинские препараты;
- физиотерапию;
- диету;
- народные методы;
- специальный физкультурный комплекс;
- ношение ортезов;
- хирургию.
Медикаментозное лечение
По результатам обследования врач может назначить один или несколько препаратов базисной терапии, гормональные и нестероидные противовоспалительные.

Действие препаратов, относящихся к базисной терапии, основываются на замедлении разрушения суставной ткани и устранении причины болезни. Однако заметный эффект от приема таких медикаментов появляется лишь через 6-8 недель.
В большую группу базисных препаратов входят:
- сульфаниламидные (самые распространенные из них — "Салазопиридазин", "Сульфасалазин");
- цитостатики ("Хлорбутин", "Циклофосфан");
- медикаменты хинолинового ряда ("Делагил", "Плаквенил");
- препараты золота (может назначаться "Тауредон" или "Ауранофин");
- средства антицитокиновой терапии ("Ремикейд").
Гормональные медикаменты вводятся внутрисуставно. Подбором этих препаратов и их дозировкой занимается врач-ревматолог. В среднем частота инъекций не превышает 1 раза в 3 месяца.
Хирургическое лечение
Операции назначаются в тех случаях, когда применение лекарственных препаратов при ревматоидном артрите не дает положительного эффекта. Возможно несколько вариантов хирургического вмешательства. Довольно часто для восстановления работы сустава достаточно частичного удаления тканей, однако в некоторых случаях рекомендуется эндопротезирование сустава.
Такие операции проводятся на крупных суставах: коленном, бедренном, плечевом. После восстановительного периода качество жизни пациента заметно повышается.
Немедикаментозное лечение
Хороший эффект при лечении дает физиотерапия. Среди наиболее часто используемых процедур:
- массаж;
- фонофорез;
- воздействие электромагнитным полем;
- ультрафиолетовое излучение.
Лечебная физкультура тоже входит в комплексное лечение системных заболеваний соединительной ткани, однако применять такой подход нужно только с разрешения врача-ревматолога. ЛФК противопоказан при осложнениях ревматоидного артрита и многих сопутствующих заболеваниях. Нагрузку и упражнения подбирают индивидуально.
Массаж при ревматоидном артрите
Еще одно эффективное дополнение терапии — лечебный массаж. Он решает сразу несколько задач:
- помогает снять болезненные ощущения;
- улучшает обмен веществ в суставных тканях (происходит активная доставка питательных элементов и молекул кислорода);
- блокирует атрофию мышц, окружающих сустав;
- способствует выведению солей и излишков жидкости из тканей;
- улучшается кровоснабжение.

Важно понимать: самостоятельное лечение массажем не даст желаемого результата, его следует совмещать с медикаментозным лечением и физиотерапией.
Диета при ревматоидном артрите
Многие пациенты недооценивают роль правильного питания, и совершенно напрасно. Ревматоидный артрит - что это такое? Это тяжелое заболевание с частыми рецидивами, вызываемыми различными причинами (в том числе и неправильным питанием). Соблюдение диеты важно еще и по той причине, что лекарственные препараты вызывают побочные эффекты. Справиться с большинством из них поможет правильное питание.

При активной стадии ревматоидного артрита стоит отказаться от следующих продуктов:
- сдоба, сахар, сладости (это сократит количество потребляемых углеводов);
- соль;
- растительные белки;
- шоколад, какао, шпинат, щавель, ревень (эти продукты выводят кальций из организма, очень важный для пациентов с больными суставами);
- алкогольные напитки (ухудшают общее состояние пациента и несовместимы с лекарственными препаратами).
Коррекция образа жизни
Больные ревматоидным артритом нуждаются в смене образа жизни, что позволит сократить рецидивы заболевания и снизить проявление симптомов.
- Сон. Качественный глубокий отдых по 8-10 часов может предупредить последующие вспышки артрита.
- Движения и позы. Доктора рекомендуют не оставаться долгое время в одной позе и исключать большие нагрузки на крупные суставы.
- Лишний вес. Пациентам с лишним весом сложнее бороться с симптомами болезней суставов, поэтому, помимо терапии, предстоит снижение массы тела.